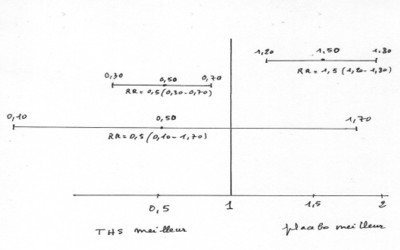
A) PREAMBULE : Définition du risque relatif :
Le risque relatif est défini par une moyenne et un intervalle
de confiance
Plus l’intervalle de confiance est faible plus les résultats
sont fiables
Lorsque l’intervalle de confiance est trop important les
résultats ne sont pas significatifs
(Population étudiée trop faible ou absence de corrélation
entre les événements à rapprocher)
Ainsi dans le tableau qui suit on note une médiane à 1
(absence de variation du risque en ce qui concerne
la répercussion du THS).
On note 2 risques relatifs à 0,50 mais avec intervalles de
confiance très différent, ainsi lorsque l’intervalle de confiance est de (0,30-0,70) on peut affirmer alors que le THS est meilleur, par contre pour un intervalle (0,10- 1,70) on ne peut rien conclure en terme statistique.
Inversement lorsque le rapport est à 1,50 avec intervalle de confiance (1,20-1,80) on peut considérer que le placebo est meilleur, donc le THS plus dangereux.
HISTORIQUE du THS :
Le traitement hormonal très discuté a fait dans un premier temps l’objet d’études ouvertes, avec patients acceptant le traitement, donc sélectionnés et ayant le plus souvent des conditions de vie ne reflétant pas la population générale (hygiène de vie, suivi médical etc.…).
Ainsi on note des études sur l’influence favorable du traitement hormonal sur le métabolisme lipidique. (Voir schéma a)
A l’époque les études ouvertes semblaient montrer un bénéfice du THS au niveau cardio-vasculaire
* Ainsi, LOBO en 1991 estimait :
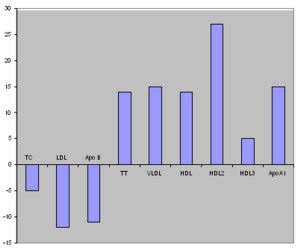
Variations des paramètres lipidiques après instauration d’un THS
Le traitement Oestro-progestatif substitutif de la ménopause sauve 5250 vies pour 100 000 femmes traitées entre 50 et 75ans.
* En 1994 est publiée une étude rétrospective de 293 femmes ménopausée après dilatation coronaire sur un suivi de cinq ans et montre : a
|
|
DECES |
INFARCTUS |
Pontage ou re-dilatation |
|
Avec traitement hormonal |
7 % |
4 % |
43 % |
|
Sans traitement hormonal |
20 % |
13 % |
33 % |
|
P :
|
0,04 |
0,05 |
0,2 |
Plusieurs Méta analyses ont été publiées concernant l’ effet positif du THS sur l’incidence d’ infarctus du myocarde
*en 1991 STAMPFER ET COLDITZ Evaluent le risque relatif RR = 0,55 (0,50-0,61)
*en1998 BARRETT-CONNOR et GRADY Evaluent le risque relatif
Pour les œstrogènes seuls RR = 0,70 (0,65-0,75)
Œstrogènes +MPA RR = 0,66 (0,53-0,84)
De même en manière de risque vasculaire,Le stroke council committee de l’American Heart Association affirme même dans ses guidelines : a
Des conclusions plus ou moins polémiques sont à noter :s
« Le poids des évidences suggère que le traitement par oestrogénes après la ménopause n’augmente pas le risque d’AVC et pourrait diminuer ce risque. Il n’y a pas d’obligation à arrêter un traitement hormonal substitutif post-ménopausique chez les patientes qui ont eu un accident vasculaire transitoire. ».
* STEVENSON dans l’éditorial du LANCET en 1994 affirme : « les cardiologues doivent reconnaître le rôle des hormones dans les affections coronariennes chez la femme et le rôle indiscutable du traitement hormonal de la ménopause …s’ils ne s’ impliquent pas plus sérieusement , on pourra dire, parodiant Clémenceau : La maladie coronaire est une chose beaucoup trop importante pour la confier aux cardiologues.»
*VAN DER SCHOUW dans le LANCET en 1996 constate :« Plus la ménopause est tardive, plus faible est le risque de faire un accident cardiovasculaire après la ménopause :Le risque de mortalité cardiovasculaire diminue de 2 % par année sans ménopause.
uAprès ces années tout à la gloire du THS, sortirent des études de cohorte sur de grandes séries sur des populations homogènes. Les résultats firent l’effet d’une « bombe » et remirent en cause tout ce qui était admis depuis quelques années…
On retiendra surtout les études suivantes :
Etude HERS : 2763 femmes avec antécédents de maladie cardiovasculaire ont reçu en double aveugle contre placebo un THS pendant 4 ans (étude poursuivie jusqu’ à 7ans).
Etude WHI : 16608 femmes sans antécédents de maladie cardiovasculaire ont reçu en double aveugle contre placebo un THS pendant 5,2ans (arrêt de l’étude suite à augmentation de l’incidence de cancers du sein).
Etude MWS dite « million » : 1084000 femmes ayant reçu un THS ou non traitées.
Les conclusions de ces différentes études sont résumées dans le tableau ci-dessous.
Maladies coronaires |
RR = 1,29 (1,02-1,63) |
|
|
AVC |
Attendus pour 1000 femmes sur 5 ans 50-59 ans = 3 60-69 ans = 11 |
Sous THS cas supplémentaires sur 5 ans = 1 = 4 |
|
Phlébites et embolie pulmonaire RR 2,11 (1,58-2,82) |
Attendus pour 1000 femmes sur 5 ans 50-59 ans = 3 60-69 ans = 8 |
Sous THS cas supplémentaires sur 5 ans = 4 = 9 |
|
Démences |
RR = 2,05 (1,21-3,48) |
|
|
Cancer du colon |
RR = 0,63 (0,32 – 1,24) non significatif |
|
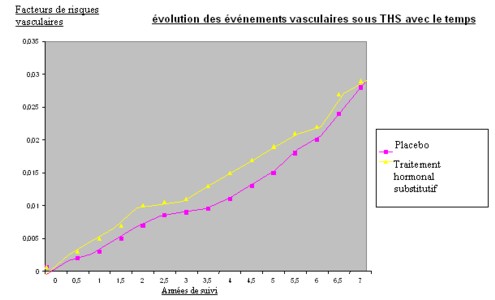
Comme le montre le tableau reproduit de manière approximative ici a,
Les événements vasculaires arrivent tôt après l’installation du THS,
Dès la première année la différence est significative
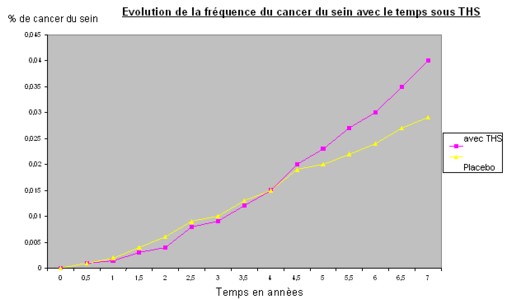
Les cancers supplémentaires du sein surviennent plus tardivement
(Après la quatrième année surtout)
Certains scientifiques expliquaient ces mauvais résultats par le type d’œstrogène et de progestatif utilisés aux états unis lors de ces études.
D’autres études ont donc comparé les risques relatif en fonction des œstrogènes utilisés, du mode d’administration (oral, transdermique, implanté), en fonction du progestatif utilisés, du mode d’administration séquentiel ou continu pendant moins de 5 ans et plus de cinq ans.
Toutes ces études montrent un risque supérieur de cancer du sein par rapport au placebo,
et ne montre pas pour l’instant de différences significatives entre les molécules et les modes d’administration.
De récents travaux de l’INSERM semblent montrer qu’en cas d’association oestrogéne progestérone micronisée, il n’y a pas risque d’augmentation du cancer du sein, Mais avec seulement 2 ans de recul, or on sait que le risque est significatif après 4 ans,
il faut donc rester très vigilant et attendre les résultats à plus long terme.
Certains travaux sont venus en revanche confirmer l’influence bénéfique du THS sur certains paramètres (Cholestérol, LDL, HDL, glycémie, poids, périmètre abdominal)
On notait par contre une augmentation des triglycérides et de la tension systolique
Voir tableau: La ligne horizontale traversant chaque colonne représente l’intervalle de confiance (95% de la population)
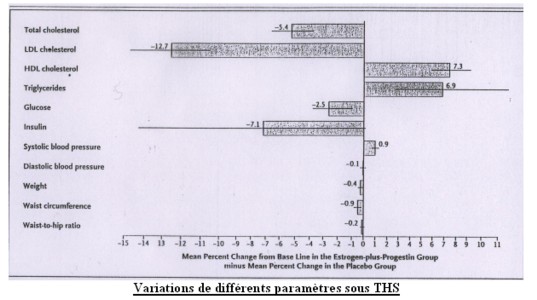
Conclusions sur les effets du THS
|
CLIMATERE |
Effet confirmé |
|
|
OSTEOPOROSE |
Fractures de hanche Fractures vertébrales |
RR = 0,67 (0,47-0,96) RR = 0,66 (0,44-0,98) |
|
Cancer du Sein |
Cancers invasifs Attendus (20/1000 sur 10 ans entre 50 et 65 ans) |
RR = 1,24(1,01-1,54) Cas supplémentaires Sur 5 ans (6/1000) Sur 10 ans 19/1000 |
|
Cancer de l’endomètre |
Attendus 5/1000 sur 5 ans |
Sous oestroprogestatifs RR = 0,81 (0,48-1,36) non significatif Sous œstrogénes seuls à 5 ans = 5 cas supplémentaires à 10 ans = 10 cas supplémentaires |
|
Cancer de l’ovaire |
|
RR = 1,58 (0,77-3,24) Non significatif |
Recommandations Européennes sur l’utilisation d’un THS (Déc. 2003)
Il reste actuellement deux indications éventuelles :
a) Les troubles du climatère :
Efficacité confirmée du THS (mais risque augmentation des cancers et maladies cardio-vasculaires)
Donc durée la plus courte possible.
b) L’ostéoporose :
THS indiqué seulement en deuxième intention en cas d’intolérance vérifiée à un autre traitement.
Rapport Bénéfice/Risque globalement défavorable Ne pas traiter si pas de troubles du climatère
Contre-indications : - antécédents cancer du sein ou endomètre
- phlébite ou embolie pulmonaire
- maladie coronaire ou accident vasculaire cérébral (tenir compte des antécédents familiaux.)
Alternatives pour le traitement de l’ostéoporose :
Les Biphosphonates :
Risedronate : ACTONEL
Etidronate : DIDRONEL
Alendronate : FOSAMAX
Qui diminuent les fractures vertébrales et fractures de hanche
Les SERM
Raloxiféne : EVISTA ou OPTRUMA
Qui diminuent les fractures vertébrales
Mais possibilités de Flush et augmentation risque de phlébite RR = 2,32 (1,26-4,26)
Après 80 ans
Calcium ++, vitamine D et Biphosphonates.