La BPCO
Dr B Fourquet, Dr V Tack, Dr V Cliquenois
Calformed, 15/11/2007
![]()
La BPCO, Traitements, Dr Vincent Tack
EPIDEMIOLOGIE
MORBIDITE
► 40 000 ALD/an
► 40 000 patients sous OLD (O2 à domicile)
MORTALITE
15 000 décès en France 2 femmes/3 hommes
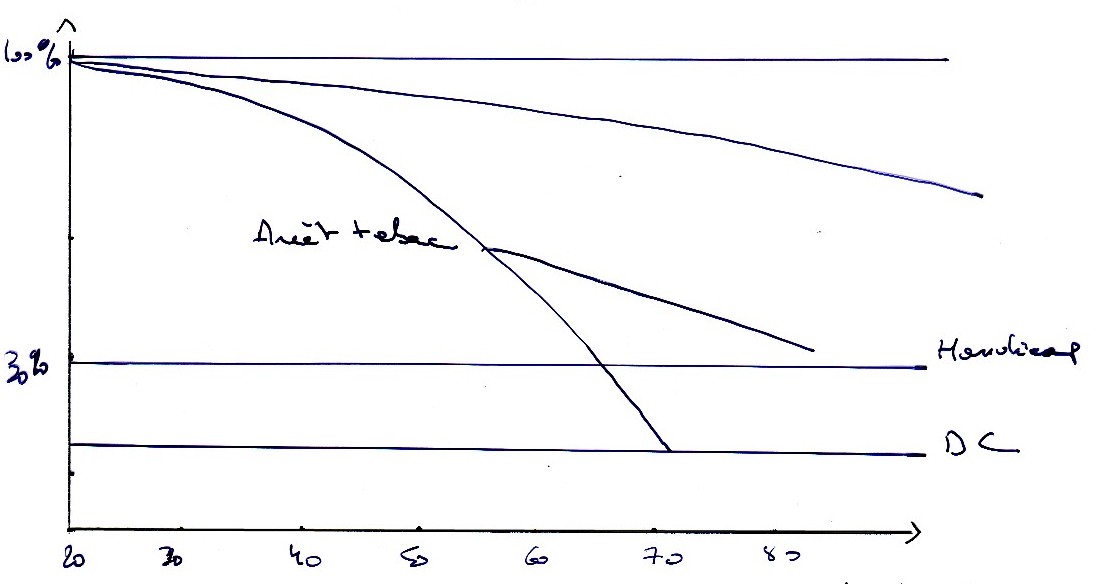
La mortalité augmente chez les femmes ( ↑ du tabagisme)
Une des plus faibles du monde
Au niveau mondial mortalité doublée en 2020 par rapport à 1990.
IMPACT SOCIO ECONOMIQUE
► 50 % hospitalisation
► 20 % médicaments
1 OLD ( O2 a domicile) = 10 0000 euros/an
DEFINITION
BPCO = COPD (en anglais)
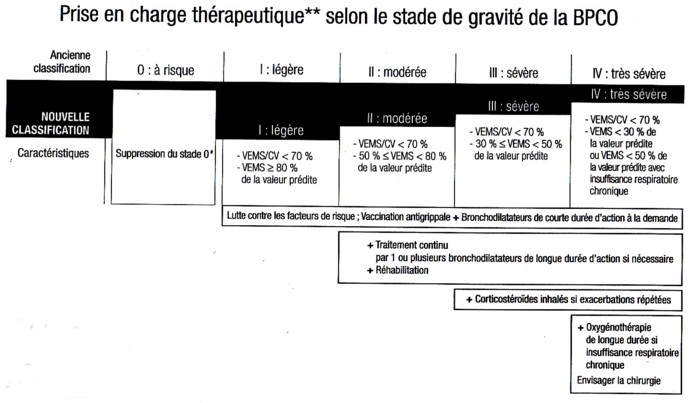
Maladie chronique et lentement progressive caractérisée par une diminution non complètement réversible des débits aériens.
VEMS/CV < 70 %
HISTOIRE et evolution clinique
Bronchite chronique simple→TroubleVentilatoireObstructif→BPCO
TRAITEMENTS
ARRET TABAC Primordial et indispensable
► Diminution de l'exposition professionnelle
BRONCHONDILATATEURS
► Bétamimétiques courte durée ( Cerevent/ Foradil/ Oxéol)
► Bétamimétiques longue durée ( Combivent / Atrovent supprimés)
► Béta2mimétiques Anticholinergiques
( Bronchodual / Spiriva ( longue durée d’action)
CORTICOTHERAPIE
►Corticothérapie inhalée
en association fixe uniquement : Sérétide/ Symbicort dosage max
VEMS < 50 %
Surinfection fréquente
►Corticothérapie par voie générale
Pas au long cours
Pas de doses faibles
8 a 10j / ¾mg/kg/j
AUTRES TRAITEMENTS MEDICAMENTEUX
ANTIBIOTIQUES adaptés
LES VACCINS indispensables
►Grippe
►Pneumocoque Pneumo 23
LA THEOPHYLLINE
(Rarement utilisée, Plus d’actualité)
LES MUCOLYTIQUES ( Non efficaces)
ALPHA 1 ANTITRYPSINE
( anecdotique,ds qqs patho d’origine génétique)
ALMITRINE ( vectarion) ↑PO2
FONSPIRIDE (pneumorel =0)
MONTELUKAST et ANTI LEUCOTRIENES
( Singulair =0)
PSYCHOTROPES ET OPIACES a priori Ci, mais parfois nécessaires
OXYGENOTHERAPIE AU LONG COURS
►PA 02 < 55 mm Hg ( 3 contrôle à 15j d’intervalle))
►PA 02 entre 56 et 59 si HTAP ou polyglobulie
►Si PA O2 > 60 pas d'OLD même si désaturation nocturne
COMBIEN
►Faible débit surveillance de la PCO De 1 à 3 l/min
15h à 18h sur 24 pas d’arrêt + de 3h d’affilée
COMMENT
►Concentrateur ( en général/ et plus économique))
►O2 liquide si débit > 5 l/min
Si déambulation > 1 heure/jour
Intérêt des systèmes économiseurs.
( + grande miniaturisation, facilité de transport)
BUT
►Si 02>90% PAO2>60mmHg
LA VENTILATION NON INVASIVE
INDICATIONS
► Echec de l'oxygénothérapie
► A froid ou au décours d'une décompensation
INTERET
Améliorer la gazométrie
Améliorer les capacités à l'effort, la qualité de vie
diminuer le nombre d'hospitalisation et
d'exacerbation
MAIS pas de résultat sur la mortalité.
AUTRES TRAITEMENTS
KINESITHERAPIE ( limitée)
Accélération des flux, glotte ouverte
Utile surtout en cas d’exacerbation
LES VALVES
Nouveau ( s’ouvrent à l’expiration /diminution du trappage et de la surpression alvéolaire)
LA CHIRURGIE
• Chirurgie de réduction de volume
encore assez rarement utilisée ( CHR Lille)
• La transplantation
BPCO
Une PRISE en CHARGE bien définie selon les recommandations GOLD
Les BRONCHODILATATEURS: le principal traitement symptomatique de la BPCO
EXACERBATIONS / DECOMPENSATIONS
► PRONOSTIC VITAL en jeu ►Traitement rapide évolutif
A domicile:
►Bronchodilatateurs : majorer le traitement
►Corticoïdes : systématique si composante spastique
Attention aux effets secondaires glycémiques et musculaires
Dose de 3-4mg/h et d'une durée courte.
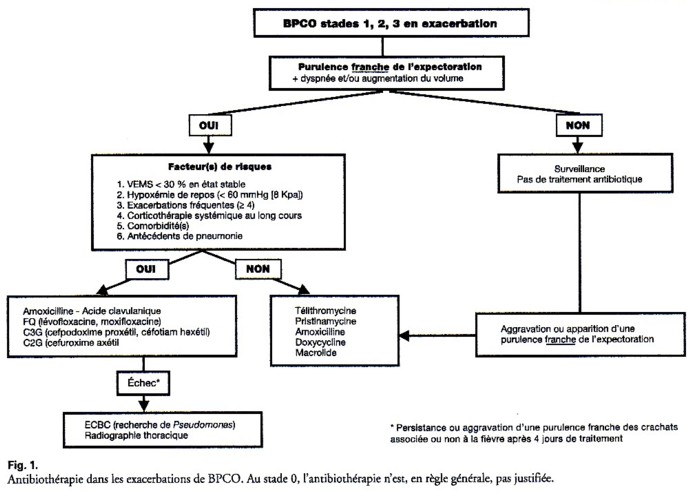
►Antibiotiques ( en général pas justifiée au stade 0)
►Kinésithérapie : désencombrement
►Antitussifs. Sédatifs. Ci
A l'Hôpital :
►Oxygène • Aérosols • VNI